Le névrome de Morton est un motif de consultation très fréquent en chirurgie du pied. Pourtant, les patients opérés de cette atteinte sont assez peu nombreux. Une des raisons qui explique cette discordance est la suivante. L’avant-pied concentre, en une zone anatomique très restreinte, des pathologies très différentes mais d’expression souvent similaire : les douleurs sous l’avant-pied ou métatarsalgies. Ainsi, il est fréquent que le patient arrive en consultation avec un diagnostic de névrome de Morton qui lui a été annoncé, alors qu’il souffre en réalité d’une atteinte qui n’a rien à voir.
C’est toute la difficulté de ces situations où le chirurgien doit développer une énergie considérable pour convaincre le patient de recommencer à zéro la démarche diagnostique. Bien souvent, cela aboutit d’ailleurs à un diagnostic différent.
L’enjeu est important car si une intervention est décidée alors que le névrome de Morton n’est pas confirmé, le résultat risque d’être décevant.
Le névrome de Morton, qu’est-ce que c’est ?
La sensibilité de la plante du pied est assurée par des nerfs cheminant de la région du talon vers les orteils. À leur passage entre les têtes des métatarsiens, l’espace dans lequel ils évoluent se réduit. Coincés à ce niveau, ils s’épaississent et prennent un aspect pseudo-sphérique appelé névrome.
Cette pathologie est connue depuis très longtemps et Morton, médecin anglais du XIXème siècle lui a donné son nom. Il l’a décrite dans sa forme la plus classique, c’est-à-dire par une atteinte située entre les 3ème et 4ème métatarsiens. Ainsi il ne s’agit pas d’une tumeur développée au contact du nerf mais d’une déformation du nerf liée à sa compression chronique.
Le plus souvent, les patients atteints sont de sexe féminin, âgés d’une cinquantaine d’années.
Les douleurs du névrome de Morton
La douleur peut être très intense, survenant par une crise aiguë, obligeant la patiente à se déchausser, et parfois à se masser le pied en pleine rue. En effet, la pression des métatarsiens dans une chaussure serrée coince le nerf et augmente l’intensité des symptômes. Ceux-ci diminuent ou disparaissent pied nu ou au repos allongé. Des fourmillements dans les orteils concernés, le plus souvent le 3° et le 4°, peuvent être présents. La reproduction de la douleur par la palpation en consultation est très évocatrice du diagnostic et conduit à demander des examens. Le principal diagnostic à éliminer est l’hyper-appui sous les têtes métatarsiennes. Cela est évoqué par la présence de douleurs osseuses et non pas situées entre les os comme pour le Morton.
Examens d’imagerie
Des radiographies simples du pied permettent parfois déjà de suspecter la lésion, et dépistent d’autres anomalies associées et ou responsables (pied creux, pied rond, hallux valgus…).
L’échographie était auparavant un examen peu demandé pour rechercher un névrome de Morton. Il est devenu une référence car il permet d’examiner le pied de façon dynamique, c’est-à-dire en mobilisant les orteils pendant l’examen. En effet la sonde échographique devient le vrai prolongement de la main du radiologue. Le diagnostic est plus fiable car le névrome est ainsi visualisé, mesuré et la douleur reproduite par le passage de la sonde d’échographie.
Cela demande néanmoins un matériel très spécifique et un radiologue entraîné à ce diagnostic. Malheureusement ces notions ne sont pas encore très répandues dans le monde médical, et dans la plupart des cas le patient vient avec une IRM déjà prescrite. Dans un nombre important des cas celle-ci est faussement négative. Si l’examen clinique est évocateur, il faut alors refaire les examens, l’échographie étant, nous le répétons, beaucoup plus précise dans des mains expertes. L’IRM a cependant l’avantage de pouvoir visualiser l’ensemble de l’avant-pied et ainsi dépister un diagnostic différent ou associé au Morton.
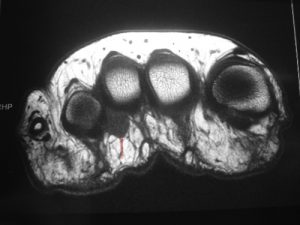
Névrome de Morton : à l’IRM, comblement du 3ème espace par une masse noire en forme de poire (flèche rouge)
Traitement sans chirurgie du névrome de Morton
Comme pour l’hallux valgus, la modification du choix des chaussures est capitale. Elles doivent être choisies larges et souples afin de limiter la compression de l’avant-pied. Les talons sont également proscrits car ils majorent les contraintes mécaniques sous les têtes métatarsiennes et donc sur le névrome.
Si possible, il est préférable d’éviter les marches prolongées, le piétinement, les sports comportant des sauts…
Des semelles orthopédiques peuvent être utiles. Elles doivent être confectionnées sur mesure par un podologue. Bien qu’elles ne puissent pas écarter les têtes métatarsiennes, elles ont pour but de décharger mécaniquement la zone douloureuse.
Enfin, des infiltrations de dérivés cortisonés sont souvent efficaces. Le liquide est délivré au contact du névrome, au mieux sous contrôle de l’échographie. C’est par son puissant effet anti-inflammatoire que ce produit permet de réduire les douleurs. Malheureusement, il arrive que le soulagement ne soit que transitoire car la cause reste présente. L’infiltration est cependant obligatoire, car en cas de succès elle permet d’éviter la chirurgie. Elle est donc proposée systématiquement.
L’opération du névrome de Morton
Comme toujours, elle ne s’envisage qu’après échec des solutions non chirurgicales. Plusieurs techniques sont décrites. La plus fréquemment choisie consiste à exciser (retirer) le névrome et décomprimer l’espace correspondant. Pour cela, une cicatrice mini-invasive. est pratiquée au dos du pied entre les têtes métatarsiennes. Le ligament inter-métatarsien comprimant le nerf est sectionné et laisse apparaître la zone d’épaississement du nerf qui est ensuite excisé.
Il est possible également dans le cas de petits névromes de proposer une décompression du nerf par une libération sans excision. Cette technique peut être réalisée par la technique percutanée.
La chirurgie est pratiquée en ambulatoire, sous anesthésie locale sensitive pure, et permet une reprise de la marche en appui complet immédiatement après l’intervention. Néanmoins certaines douleurs persistent 3 à 6 semaines après l’opération, période pendant laquelle le patient doit rester prudent. A long terme malgré la satisfaction des patients, il reste souvent des symptômes mineurs liés à la section du nerf.
D’apparence simple et rapide, la chirurgie ne doit pas faire oublier les risques inhérents à tout acte opératoire. En particulier, la zone d’incision du dos du pied est mal irriguée par les petites artères du pied. Les retards de cicatrisation ne sont donc pas rares. Pour en réduire le risque au maximum, il est impératif de ne pas fumer pendant la semaine qui précède et les deux qui suivent l’intervention. L’application de glace est interdite car elle produit une contraction des artères du pied, déjà naturellement peu développées. L’excès de bétadine est également prohibé par son action caustique sur la peau. Enfin, tous les antécédents qui perturbent l’innervation ou la vascularisation du pied doivent être recherchés avant l’opération. Le patient est alors prévenu du risque. C’est par exemple le cas du diabète ou bien encore d’une chimiothérapie, même administrée longtemps auparavant.
Conclusion
Enfin, les résultats sont souvent très bons, à condition que le chirurgien se soit absolument assuré avant l’intervention de la concordance entre l’examen clinique du pied et les examens d’imagerie. Toute discordance entre la localisation des douleurs et de l’image suspecte en échographie ou IRM doit conduire à une nouvelle analyse du dossier.