Née aux USA, c’est néanmoins en Europe que la chirurgie percutanée du pied a connu un essor important dans les années 2000.
La chirurgie percutanée du pied, une chirurgie récente en France
Introduite en Espagne puis en France par une équipe pionnière, elle a été diffusée à l’ensemble de la communauté médicale. Elle devenue aujourd’hui une technique incontournable de la chirurgie du pied.
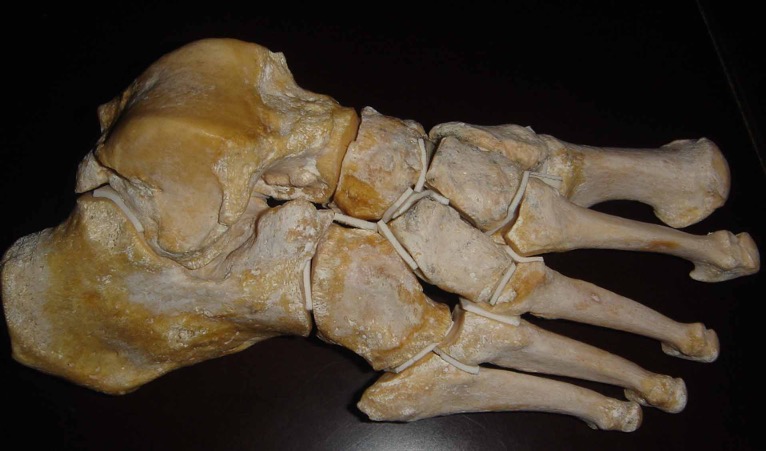
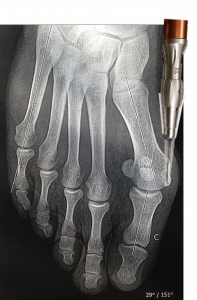
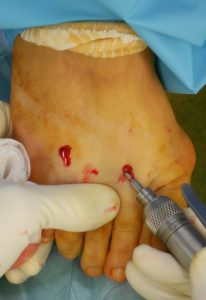
Comme pour la chirurgie classique, elle consiste à réaliser des coupes osseuses (ostéotomies) et des gestes chirurgicaux sur les parties molles. Mais la grande différence réside dans le fait que les gestes sont réalisés à travers la peau, par des cicatrices minimes. On utilise pour inciser les parties molles de très fins bistouris (bistouri miniaturisé), et pour l’os des fraises motorisées rotatives introduites à travers la peau. Le diamètre de ces instruments est de 2 à 3 mm. Le chirurgien contrôle son geste pendant l’intervention grâce à la radiographie peropératoire à basse irradiation, appelée fluoroscopie.
Cependant, cette technique est de pratique difficile. Ainsi, elle nécessite un apprentissage rigoureux auprès d’experts.
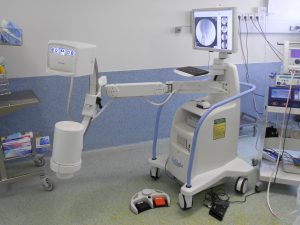
Contrôle des gestes par la fluoroscopie, solution de radiographie peropératoire à basse irradiation pour la chirurgie percutanée
Cette technique est moins agressive pour plusieurs raisons : la petite taille des cicatrices presque invisibles, la mise en œuvre en chirurgie ambulatoire sous anesthésie locale sensitive exclusive du pied. Néanmoins elle comporte tout autant de risques que la chirurgie classique, et même davantage entre des mains non expertes.
Quels gestes sont réalisables en chirurgie percutanée ?
L’opération de l’hallux valgus
La première étape de l’opération de l’hallux valgus consiste, en chirurgie percutanée, à fraiser l’exostose « (l’oignon) », à la fraise motorisée sous le contrôle de la fluoroscopie.
L’hallux valgus étant lié à une désaxation de l’os à la base du gros orteil (métatarsus varus), une ostéotomie (coupe osseuse) percutanée du col du premier métatarsien est pratiquée selon une direction précise, pour le ré-orienter correctement. L’articulation à la base du gros orteil (articulation métatarso-phalangienne) est libérée par la section percutanée des éléments rétractés. Le temps suivant est l’ostéotomie de réaxation percutanée de la 1ère phalange du gros orteil (hallux).
Le dernier temps n’est pas chirurgical, à proprement parler, mais reste tout aussi important : le pansement. Il maintient les ostéotomies en bonne position lorsqu’il a été décidé de ne pas implanter de matériel de fixation osseux. La mise en place d’une vis permet cependant d’assurer une solidité plus importante, et peut se faire également en percutané. L’appui complet est autorisé, sur toute la plante du pied, par une chaussure de type Basket banale du commerce au premier prix. Il convient de la choisir deux tailles au dessus de la taille habituelle pour permettre d’y loger le pansement, et d préférence au rayon homme car elle est plus large. Ainsi la chaussure médicale de pharmacie, mal remboursée et onéreuse n’est plus nécessaire.
Le pansement est conservé pendant une durée variable selon les habitudes du chirurgien. Il ne nécessite pas l’intervention d’une infirmière pour le refaire et les fils de suture sont résorbables.
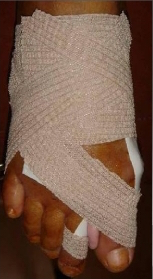
Le pansement postopératoire et une cale siliconée maintiennent les corrections apportées par la chirurgie percutanée
L’opération des métatarsiens latéraux
Les douleurs sous les têtes des métatarsiens latéraux (2°, 3°, 4° métatarsiens) sont liées à un excès de charge à ce niveau, un hyper-appui source de métatarsalgies. On les traite par ostéotomie percutanée des cols métatarsiens de telle sorte que les têtes reculent et s’élèvent. Ainsi on supprime les douleurs d’hyper-appui au sol. II n’est pas utile d’utiliser des vis contrairement à la chirurgie classique.
Lorsqu’une ostéotomie de métatarsien (M2, M3, et/ou M4) est indiquée, les recommandations actuelles préconisent d’associer systématiquement une ostéotomie des trois cols métatarsiens (2, 3 et 4) afin de respecter l’anatomie de l’avant pied. Le terme utilisé décrivant la technique est « Distal Metatarsal Mini-invasive Osteotomy ». L’acronyme usuel est « DMMO ». En cas de non respect de ces recommandations, le risque est de faire apparaître un transfert de charge, c’est-à-dire un report d’appui du métatarsien sectionné vers ses voisins, source rapide de douleurs sous les têtes voisines.
Les suites opératoires sont considérablement simplifiées en comparaison à la chirurgie classique représentée par la technique de l’ostéotomie de Weil. Celle-ci est réalisée avec une grande ouverture et une fixation avec des vis, le risque de raideur articulaire est important.
L’opération pour la déformation des orteils en griffes
La flexion fixée (appelée flessum) de l’articulation inter-phalangienne proximale (IPP), est la source de la bosse dorsale visible entrant en conflit avec la chaussure accompagnée d’un cors. On peut réduire cette déformation en réalisant des sections percutanées des tendons, et/ou des coupes osseuses percutanées au niveau des phalanges. Ces deux gestes ont pour but de mettre l’orteil à plat. Ainsi, cela permet de supprimer le frottement de l’orteil avec la chaussure et le contact inconfortable de l’extrémité de l’orteil (pulpe) avec le sol. On peut également, dans certains cas, bloquer l’articulation par une broche retirée trois semaines après en consultation, sans douleur. En effet, la broche est placée dans une zone anatomique dépourvue de nerfs.
Quels sont les dangers de la chirurgie du pied ?
Ces techniques sont reconnues comme étant de réalisation difficile, bien que très séduisantes en apparence. Le danger provient de l’utilisation d’outils et instruments agressifs sans aucun contrôle visuel direct. La gestuelle habituelle de la chirurgie orthopédique est totalement différente. Ainsi, elle doit être acquise avec le temps par le chirurgien lors de cours théoriques et pratiques.
Devant des solutions chirurgicales affichant des cicatrices de petite taille, la demande du patient doit être analysée. Il ne doit pas s’agir de répondre à une demande esthétique pure. En effet elle consiste à rendre fonctionnellement et esthétiquement plus acceptable une solution chirurgicale qui répond en premier lieu à des douleurs ou des difficultés de chaussage.
Enfin, le chirurgien doit s’abstenir d’un comportement « marketing », de « vente » d’une chirurgie à cicatrices minimes, en ambulatoire, sous anesthésie locale. En effet il s’agit de véritables interventions chirurgicales avec leurs risques et leurs séquelles potentielles lourdes.
Il vaut mieux, dans certains cas, utiliser la chirurgie dite mini-invasive, par des incisions de 2 à 3 cm beaucoup plus courtes que la chirurgie classique, offrant la possibilité de sécuriser certains temps opératoires.