Le syndrome du deuxième rayon concerne par définition de manière isolée le deuxième rayon dont la responsabilité est exclusive. Cela élimine ainsi tous les transferts de charges, que la responsabilité vienne de l’arrière-pied comme le pied creux, ou de l’avant-pied. En effet toute hyper-pression sur l’avant-pied va se porter de façon la plus perceptible sur deuxième rayon. Il peut s’agir par exemple d’une insuffisance fonctionnelle du premier rayon dans le cadre d’un hallux valgus. Il peut en effet être responsable d’un transfert latéral de charge dont l’expression la plus symptomatique va se faire certes sur deuxième rayon, mais également sur les métatarsiens voisins.
L’anatomie du deuxième rayon est particulière
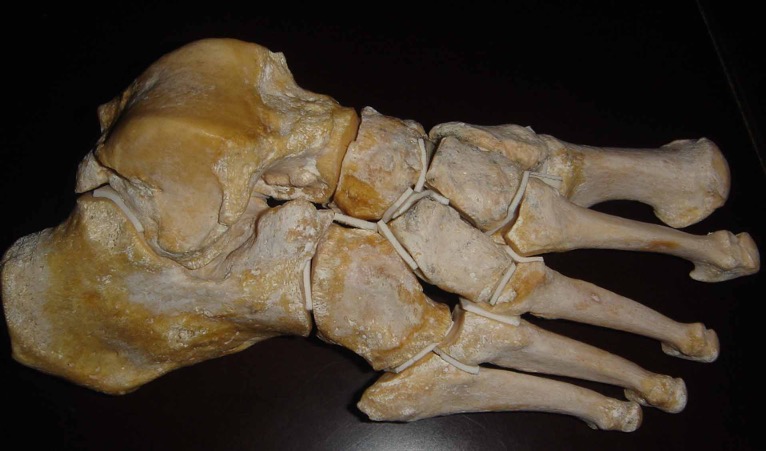
La base de deuxième métatarsien est enclavée, encastrée dans le tarse, s’articulant avec les métatarsiens et os cunéiformes voisins. Ce verrouillage empêche en cas d’hyper appui toute fuite vers le haut du deuxième métatarsien. La mobilité articulaire est réduite, de l’ordre de 5°, bien inférieure aux 10° des articulations tarso-métatarsiennes du quatrième et cinquième rayon.
Il s’agit d’une spécificité humaine
Il est intéressant de noter que chez le genre homo l’apparition exclusive, spécifique, unique de l’enclavement de la base du deuxième métatarsien est responsable cliniquement du syndrome du deuxième rayon. Cela, reporte en aval la zone de mobilité, du passage du pas à la base des orteils. La fonction d’extension au niveau des articulations métatarso-phalangiennes est donc une spécificité humaine.

Enclavement de la base du deuxième métatarsien, spécificité du genre Homo
Ce n’est pas le cas chez le grand singe où le lieu de mobilité est reporté vers l’arrière au niveau du médio-tarse (middle tarsal break). La « normalité » de l’un n’est pas celle de l’autre même si les deux se cachent sous le concept anatomo-fonctionnel flou de bipédie. Ce critère anatomique est fondamental dans l’étude de la phylogénie humaine.
A l’inverse la mobilité en extension du médio-tarse du grand singe s’accompagne d’un verrouillage de l’extension des articulations métatarso-phalangiennes. Ce phénomène est lié d’une part à la distribution plantaire de la surface cartilagineuse des têtes métatarsiennes, et d’autre part à la présence d’un butoir osseux dorsal au niveau des têtes empêchant le relèvement des phalanges.

Mobilité en extension du médio-tarse chez le grand singe
Quelles sont les causes du syndrome du deuxième rayon ?
Avant d’analyser les causes, il faut avoir à l’esprit que certains systèmes mécaniques humains fonctionnent avec peu de sécurité, et que la moindre perturbation va entraîner une décompensation avec apparition de symptômes. Le deuxième rayon est un exemple classique ; l’enclavement rigide de sa base au niveau du tarse ne permet aucune compensation en cas d’excès de longueur ou d’obliquité au sol.
Les modes de présentation sont multiples
- Une pathologie en griffe du deuxième orteil ;
- Symptomatologie centrée sous la tête du deuxième métatarsien : il peut s’agir le plus souvent d’une douleur, ressentie à la marche, augmentée par le port de talons, le patient ayant l’impression de « marcher sur ses os ». La palpation note une douleur à la palpation plantaire de la tête métatarsienne et une douleur articulaire dorsale. On peut noter une hyper-kératose plantaire, caractéristique si elle est en médaillon. Par la suite on peut noter une instabilité de la deuxième articulation métatarso-phalangienne pouvant mener à la luxation irréductible. Les douleurs peuvent être en rapport également à une fissure d’hyper-contrainte ou une nécrose de la tête du deuxième métatarsien. Les symptômes peuvent se manifester par une pseudo tumeur sous la tête de deuxième métatarsien par rupture sous-cutanée d’une bursite ;

Hyperkératose plantaire caractéristique en médaillon

Rupture sous-cutanée d’une bursite sous la tête du deuxième métatarsien
- Fracture de fatigue au col : certains types de contraintes peuvent se manifester mais par des fractures vraies. Il s’agit de contraintes particulières, intenses, répétitives et correspondant à une activité physique nouvelle. Le manque d’adaptation de l’os (sain par ailleurs) à ces situations conduit ici à une rupture. Tout se passe comme si les capacités de réparation étaient dépassées par l’intensité des contraintes, se manifestant alors par des micro-fissures. Elles touchent le plus souvent le col des deuxième et troisième métatarsiens. On retient les caractéristiques classiques du début clinique brutal, et de la normalité des radiographies standard à ce stade. L’IRM, pas toujours facile à obtenir rapidement permet le diagnostic même au stade précoce ;

Fracture de fatigue du deuxième métatarsien
- Atteinte diaphysaire : l’atteinte diaphysaire du deuxième métatarsien peut se traduire par une fracture de fatigue, parfois itérative, ou par des signes isolés de surcharge radiologiques se manifestant par un épaissement de la corticale ;

Épaissement des corticales du deuxième métatarsien, signe de surcharge
- Arthrose tarso-métatarsienne du deuxième rayon : le sujet est intéressant car il semble s’agir de la répercussion au niveau de l‘articulation tarso-métatarsienne des phénomènes d’hyper-contrainte du deuxième rayon. Les signes cliniques et la dégénérescence radiologique peuvent ne constituer que les seuls symptômes, en l’absence de tout signe plus distal. L’atteinte clinique se manifeste par des douleurs articulaires dorsales, les signes radiologiques d’arthrose ne sont pas spécifiques ;

Arthrose tarso-métatarsienne du deuxième rayon
- Atteinte du deuxième cunéiforme : de la même façon, les signes d’hyper contraintes peuvent concerner surtout le segment encore plus proximal, et on observe outre des douleurs du deuxième cunéiforme, une fracture de fatigue et/ou une nécrose diagnostiquées en IRM.

Fracture de contrainte du deuxième cunéiforme
Le traitement du syndrome du deuxième rayon
Le traitement non chirurgical : l’orthèse plantaire
Le but est de décharger mécaniquement la tête du deuxième métatarsien. On commence par agir sur le chaussant, équipé d’une orthèse plantaire présentant un renflement situé juste en arrière de la tête appelé appui retro-capital (ARC).
L’opération
L’objectif de décharge est le même, les moyens plus agressifs. En cas d’excès de longueur du deuxième rayon, il convient de le raccourcir. La technique peut être classique à ciel ouvert selon Weil, ou de façon plus récente, par la procédure percutanée (DMMO, Distal Mini-invasive Metatarsal Osteotomy). Ce geste de raccourcissement entraine géométriquement de façon automatique une élévation de la tête, contribuant alors également à la diminution des pressions au niveau de la tête.
Lorsque la longueur du deuxième rayon est normale, il convient de réaliser une ostéotomie de relèvement isolée sans raccourcissement pour ne pas déséquilibrer l’avant-pied. Cela peut se réaliser par une ostéotomie à la base du métatarsien. Elle permet géométriquement une ascension significative de la tête pour une résection minime. L’appui plantaire complet immédiat est autorisé dans les suites.

Ostéotomie de relèvement du deuxième métatarsien
Conclusion
Le syndrome du deuxième rayon est spécifique du genre homo, conséquence du verrouillage du médio-tarse. Cela constitue une innovation dans ce mode de bipédie strictement humain, le passage du pas se faisant alors plus en aval par hyperextension des articulations métatarso-phalangiennes. La particularité de ce syndrome est de pouvoir se manifester de façon polymorphe tout le long du deuxième rayon, de la tête du deuxième métatarsien jusqu’au deuxième cunéiforme.