Dans une articulation, le cartilage est anatomiquement lié à l’os sous-jacent (appelé os sous-chondral). L’ostéochondrite est une maladie de l’une et/ou l’autre de ces deux structures. Il est plus juste de la dénommer lésion ostéo-cartilagineuse du dôme de l’astragale encore appelé talus (LODA), car cette dernière appellation ne présume pas de la cause.
Mécanisme pathologique de l’ostéochondrite
Il existe une véritable unité entre le cartilage et l’os sous-chondral qui fonctionnent ensemble. Ainsi, l’atteinte de l’un a une conséquence sur l’autre, et une anomalie de l’une comme de l’autre peut entraîner une ostéochondrite ou LODA.
La cause la plus fréquente est traumatique. Dans ce cas, la LODA se produit de la même manière qu’une entorse latérale de la cheville, c’est-à-dire le pied vers l’intérieur (on parle d’inversion). Lors de ce mouvement, le talus bascule et son angle vient buter contre le tibia, provoquant la LODA, alors en position postérieure et médiale. C’est pour cette raison que toute « entorse » banale de la cheville peut s’accompagner de lésions associées.
L’autre cause classique est l’authentique ostéochondrite. Cette maladie ostéo-cartilagineuse peut se localiser à la cheville tout comme dans les autres articulations (genou, hanche…). Il n’y a pas ici de notion de traumatisme et la cause réelle de l’ostéochondrite n’est pas retrouvée. Contrairement aux LODA post-traumatiques, elles se situent plutôt à la partie latérale du talus, parfois en zone centrale.
Dans tous les cas, il est important de comprendre l’évolution à long terme de ces atteintes. La zone ostéo-cartilagineuse malade est défaillante mécaniquement. Elle se comporte donc comme si elle était exclue de l’articulation. Les mêmes contraintes mécaniques, elles inchangées, sont alors réparties sur le reste de l’articulation non malade. A force constante et surface réduite, il se produit une augmentation de la pression intra-articulaire. L’usure de l’articulation s’initie, installant à long terme l’arthrose de la cheville.
Les conséquences au quotidien
Il n’est pas rare que l’ostéochondrite reste très longtemps silencieuse, avant de se manifester par des douleurs dites mécaniques. Elles apparaissent lors de l’activité physique impliquant la cheville, c’est-à- dire toutes les activités se pratiquant debout en charge, comme la simple marche.
Dans certains cas, des fragments de cartilage malade se détachent et se libèrent au sein de l’articulation. Des blocages peuvent alors se produire qui entravent la mobilité de l’articulation.
Parfois, les blocages et les douleurs se manifestent d’une façon inhabituelle : les fausses instabilités. Lorsque dans une position donnée, la douleur ou le blocage sont importants, le patient ressent un « lâchage » de sa cheville qui ressemble à une entorse. Il n’y a pas de réelle instabilité mais une pseudo-instabilité qui traduit l’anomalie de fonctionnement et non pas dysfonction ligamentaire. Il est fondamental de ne pas mal interpréter cette manifestation car le traitement de l’instabilité réelle est radicalement différent.
Diagnostic de l’ostéochondrite
Examen clinique spécialisé
Le chirurgien procède à un examen clinique précis de la cheville du patient. Il doit avancer vers un diagnostic et en parallèle éliminer ceux qui lui paraissent ne pas correspondre à la situation.
Le signe le plus fiable est la reproduction de la douleur en palpant la cheville. Il s’agit de déclencher par la pression du doigt la même douleur qu’habituellement ressentie. Parfois, c’est toute l’articulation qui est douloureuse. Parfois, la douleur apparaît lorsque le doigt palpe précisément la zone malade du talus. C’est alors un signe important en faveur du diagnostic et de la localisation de l’atteinte.
IRM et Arthro-Scanner
Pour ces pathologies, LODA ou ostéochondrite au sens strict, l’apport de l’imagerie est indispensable.
Les radiographies classiques sont indispensables, bien que souvent jugées à tort facultatives. Elles informent sur l’architecture et les axes mécaniques de la cheville, ce qu’il faut connaître pour choisir le traitement approprié. Lorsque l’atteinte est évoluée, la traduction radiographique doit aussi être prise en compte.
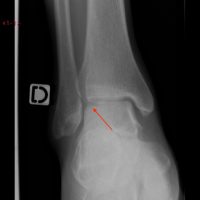
Ostéochondrite : la radiographie visualise une atteinte de l’os sous-chondral du bord latéral du talus, qui traduit nécessairement un lésion cartilagineuse
L’IRM doit être demandée pour confirmer le diagnostic. Elle permet d’évaluer non seulement l’état du cartilage mais également l’état de l’os sous-chondral.
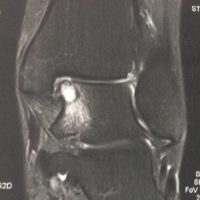
LODA : l’IRM met en évidence une lésion médiale du cartilage et de l’os sous-chondral (tâche blanche)
Il ne s’agit toutefois pas du meilleur examen pour l’analyse du cartilage, qui est bien plus finement analysé à l’arthroscanner. Il s’agit d’injecter dans l’articulation un liquide qui « moule » le cartilage avant de réaliser un scanner classique. Sa précision est très supérieure pour l’analyse des atteintes du cartilage dont les mesures s’évaluent parfois en millimètres.
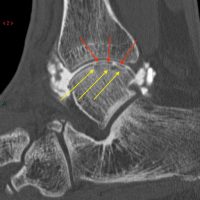
Ostéochondrite : l’arthroscanner met en évidence des fragments cartilagineux (flèches rouges) et une atteinte de l’os sous-chondral (flèches jaunes)
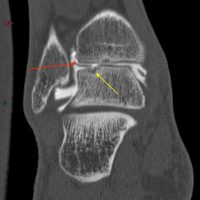
LODA : l’arthroscanner met en évidence des fragments cartilagineux (flèches rouges) et une atteinte de l’os sous-chondral (flèches jaunes)
Comment éviter l’opération de l’ostéochondrite ?
Comme toujours, il est capital de mettre en œuvre toutes les solutions non chirurgicales avant de se résoudre à une intervention. C’est d’autant plus vrai qu’elles ne sont pas de nature à stopper l’évolution à long terme de la pathologie mais d’en limiter les manifestations.
- L’arrêt du sport ou l’adaptation des activités physiques permet de limiter (et parfois supprimer) les douleurs. C’est probablement la recommandation la plus difficile à faire accepter à un patient, surtout s’il est jeune et sportif. Elle reste néanmoins indispensable à faire observer, au moins temporairement, pour bien faire comprendre le lien entre l’activité physique et les symptômes. Si le soulagement est obtenu, la question de la chirurgie se posera alors différemment. Faut-il opter pour une intervention dans le seul but de reprendre le sport, dont on sait qu’il fait partie de l’aggravation à long terme de la fonction de la cheville ?
- Des semelles orthopédiques confectionnées sur mesure par un podologue peuvent aider au soulagement. Le principe est mécanique. Il consiste à positionner différemment le talon dans la chaussure. Leurs propriétés viscoélastiques peuvent également être utiles. Ainsi, lors de l’appui au sol à chaque pas, les forces mécaniques sont transmises de telle sorte qu’elles soulagent la zone malade du talus et surchargent le reste de l’articulation. D’authentiques disparitions des douleurs sont observées, parfois durablement. Cela justifie ce traitement avant toute tentative chirurgicale.
- Enfin, les infiltrations doivent être tentées. Elles consistent à injecter dans l’articulation un dérivé de cortisone aux puissantes propriétés anti-inflammatoires. Elles n’auront pas d’effet sur la cause mais permettront le plus souvent de faire disparaître les douleurs. Il s’agit d’un geste invasif qui nécessite l’utilisation d’une aiguille traversant toutes les structures entre la peau et l’articulation. Il est donc intéressant de le réaliser dans le même temps que l’arthroscanner qui nécessite le même type d’injection.
Le traitement chirurgical de l’ostéochondrite
Avant de présenter les options chirurgicales, il faut garder à l’esprit qu’aucune solution à ce jour ne permet de faire régresser les anomalies anatomiques. Tout au mieux l’atteinte douloureuse est stoppée ce qui est le seul objectif de l’intervention.
Curetage arthroscopique
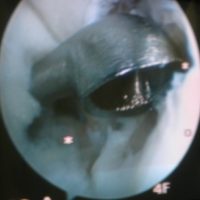
La chirurgie de référence est le curetage de l’ostéochondrite (ou de la LODA) par arthroscopie. L’arthroscopie est une technique chirurgicale effectuée au travers d’orifices de petite taille. Le chirurgien travaille à l’aide d’instruments miniaturisés et contrôle ses gestes par une image captée par une caméra dans l’articulation opérée. La LODA est circonscrite et tout l’os et le cartilage correspondants retirés.
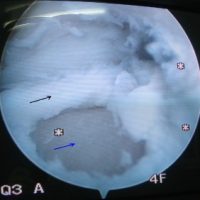
Ostéochondrite – exploration arthroscopique : lésion cartilagineuse (flèche noire) et mise à nu de l’os sous-chondral (flèche bleue)
Ce traitement ne consiste donc pas à réparer l’os et le cartilage abîmés. En revanche, la suppression de la partie défectueuse laisse la place à une reconstitution d’os sain qui remplace l’os malade. Le cartilage, lui, est remplacé par un tissu cicatriciel qui lui ressemble mais qui n’ a pas les mêmes propriétés mécaniques. C’est pour cela que la dégradation à long terme de l’articulation se poursuit, même si la chirurgie a fait temporairement cesser les douleurs.
Après l’intervention, l’appui est autorisé immédiatement mais des béquilles sont utiles par confort. La reprise des activités habituelles peut s’envisager dans le mois qui suit l’intervention.
La mosaicplasty, ou plastie en mosaïque
Une autre option chirurgicale est la plastie en mosaïque ou mosaicplasty. Elle correspond à une greffe ostéocartilagineuse, prélevée au genou, et implantée à la cheville.
La zone de prélèvement est choisie judicieusement pour ne pas gêner après prélèvement.
Une carotte d’os et de cartilage est ainsi transférée vers la cheville et vient remplacer la zone malade.
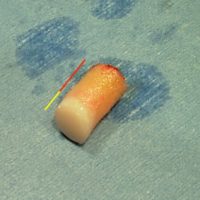
LODA – Mosaicplasty : une carotte de cartilage (zone crème) et d’os sous-chondral (zone jaune) sont prélevés au genou
Pour cela, la zone receveuse est préparée en emportant la LODA par forage du talus. La carotte y est impactée pour combler le forage. Toute la surface de la LODA doit être recouverte par des carottes de diamètre souvent inférieur, il est alors nécessaire d’utiliser plusieurs greffons.Ainsi la surface du cartilage reconstruit prend un aspect final de mosaïque, d’où le nom de la technique.
Mécaniquement, la carotte n’est pas stabilisée par du matériel de fixation. Elle est enfoncée dans l’os, comme un clou dans un mur. Elle tient en place car de l’os la comprime sur toute sa circonférence. Or, dans les cas les plus fréquents, la LODA est localisée au bord interne du talus. Un forage emporterait le bord du talus et la stabilité de la carotte serait alors compromise. Cela rend donc impossible la mosaicplasty. Il en va de même pour les LODA du bord latéral. En principe, cette technique est donc à réserver aux atteintes situées loin des bords du talus. C’est d’ailleurs le cas des authentiques lésions d’ostéochondrite, mais qui sont exceptionnelles.
Après l’intervention, il n’est pas nécessaire d’immobiliser la cheville par un plâtre. L’appui au sol reste interdit pendant 6 semaines, le temps de l’intégration de la greffe.
Malgré cette reconstruction, on ne peut pas considérer que l’anatomie soit restaurée. Le patient ne doit pas placer de faux espoirs dans une intervention chirurgicale d’allure « magique », d’autant plus qu’elle est parfois pratiquée sous arthroscopie.
À ce jour, aucune étude n’a permis de montrer que l’évolution vers l’arthrose soit stoppée.