Depuis quelques années, la chirurgie de la prothèse de cheville a nettement progressé, après des débuts décevants. Les résultats, en 2023 sont à présent fiables, car durables et reproductibles. Devant une atteinte sévère de la cheville par de l’arthrose ou une maladie inflammatoire, il est donc devenu légitime d’envisager cette intervention.
La prothèse de cheville : une chirurgie récente
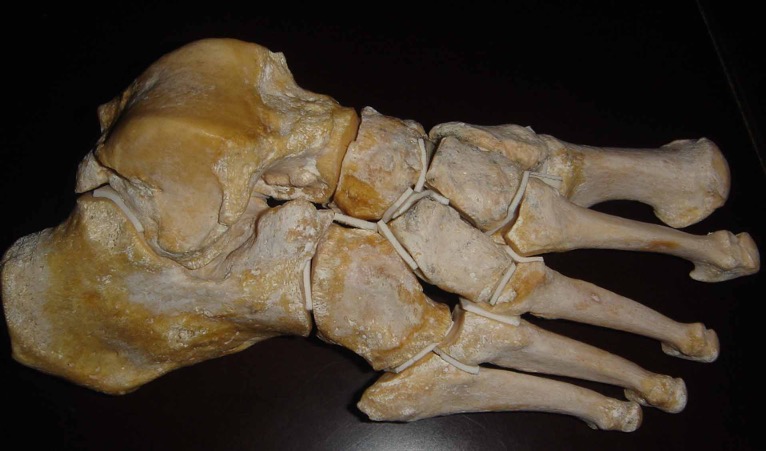
Par une cicatrice en avant de la cheville, le chirurgien remplace l’os et le cartilage du tibia et du talus (astragale) par des implants en métal et en polyéthylène. Ces 3 composants de la prothèse de cheville coulissent entre eux, ce qui conserve la mobilité de l’articulation. L’appui est autorisé immédiatement, et après cicatrisation (environ 15 jours) une courte rééducation est débutée.
À l’image de tous les implants articulaires, certains risques existent qu’il faut savoir prévenir. Dès lors, les résultats à long terme sont fiables. Dix ans après l’intervention, une prothèse de cheville est toujours en place dans plus de 90% des cas. A plus long terme encore, les prévisions sont prometteuses.
Enfin, cette chirurgie est difficile et rare. L’Association Française de Chirurgie du Pied recommande donc que la prothèse de cheville soit pratiquée dans les centres spécialisés en ayant une habitude suffisante.
Principes de la prothèse de cheville
De quoi s’agit-il lorsque l’on parle de prothèse de cheville ?
L’articulation de la cheville se compose de deux os principaux : le tibia et le talus. Leur surface est revêtue de cartilage, lubrifiée par le liquide synovial, et l’ensemble est contenu dans une enveloppe appelée capsule. Toutes ces composantes articulaires permettent le mouvement de la cheville, d’amplitude normale et sans douleur.
Une usure de l’articulation touchant principalement le cartilage peut perturber ce fonctionnement normal. Cela provoque essentiellement des douleurs et une perte de mobilité.
À l’image des autres régions anatomiques (hanche, genou, épaule etc.), la prothèse de cheville est donc un implant articulaire dont le but est de se substituer au cartilage et à l’os malades. Ainsi, le patient peut espérer retrouver une cheville non douloureuse, et qui reste mobile. Le but de l’intervention est de remplacer la partie usée de l’articulation, c’est-à-dire le cartilage et l’os situé immédiatement sous le cartilage remplacé.
De quoi est composée une prothèse de cheville ?
La prothèse de cheville est constituée de trois composants : la partie tibiale, la partie talienne, et un élément intermédiaire appelé patin.
Les implants tibiaux et talien sont de nature métallique, en alliage de chrome et de cobalt. Leur revêtement spécifique permet une repousse de l’os jusqu’au contact de l’implant. Cela assure l’ancrage de la prothèse dans l’os, sans recours à du ciment chirurgical.
Le patin, élément intermédiaire situé entre tibia et talus, est composé de polyéthylène de haut poids moléculaire. Il est conçu pour un coulisser avec le métal et pour résister au maximum à l’usure.
Pathologies concernées par la prothèse de cheville
Deux grandes familles de maladies peuvent faire recourir à une prothèse de cheville : l’arthrose et les maladies inflammatoires.
Les maladies inflammatoires
Les maladies inflammatoires, au premier rang desquelles la polyarthrite rhumatoïde, occasionnent une destruction de l’articulation et de ses composantes (cartilage, os, membrane synoviale). La maladie cible spécifiquement les éléments articulaires et seuls les traitements médicaux peuvent en stopper durablement l’évolution. Mais il arrive dans certains cas, rares de nos jours, que l’atteinte soit trop avancée pour rester compatible avec une fonction normale et sans douleurs de la cheville. C’est dans ces cas que la prothèse de cheville trouve son indication.
L’arthrose
L’arthrose représente la grande majorité des cas. Il s’agit d’une usure articulaire d’origine mécanique, que plusieurs causes peuvent expliquer :
- Antécédents de fracture du tibia ;
- Instabilité chronique de cheville ;
- Défauts d’axes de l’arrière pied ;
- Conflits antérieurs et postérieurs ;
- Etc…
Heureusement, parmi les patients qui présentent ces pathologies, ceux qui vont effectivement évoluer vers une arthrose nécessitant une prothèse sont exceptionnels.
À titre d’exemple, les patients sujets à des entorses à répétition sont très nombreux, mais rares sont ceux qui, parmi eux, vont effectivement développer de l’arthrose.
Avant la chirurgie pour pose de prothèse de cheville
Traitements non chirurgicaux avant la prothèse de cheville
Comme toujours en chirurgie, les propositions thérapeutiques augmentent graduellement d’agressivité, pour placer la chirurgie en dernier lieu.
Les médicaments anti-douleurs et anti-inflammatoires permettent longtemps de vivre avec une cheville peu voire pas douloureuse.
Les semelles orthopédiques jouent également un rôle en corrigeant au moins partiellement un défaut d’axe de la cheville.
On peut également citer ici l’utilisation de cannes ou de béquilles qui peuvent soulager durablement les patients en limitant la contrainte mécanique à supporter par l’articulation.
Les infiltrations de dérivés de cortisone sont très souvent efficaces sur les douleurs et doivent être renouvelées tant qu’elles fonctionnent.
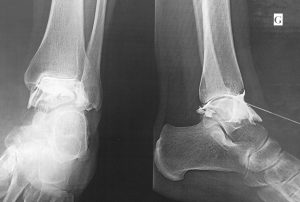
Prothèse de cheville : l’infiltration sous contrôle radiographique est un traitement de la douleur à mettre en place pour retarder la prothèse
Alternatives chirurgicales à la prothèse de cheville
Deux types d’interventions alternatives se discutent : l’ostéotomie supramalléolaire et l’arthrodèse de cheville.
Ostéotomie supramalléolaire
L’ostéotomie supra-malléolaire est une chirurgie palliative, dont l’objectif est de modifier les axes mécaniques de fonctionnement de l’articulation de la cheville, dans le but de faire supporter le poids du patient par une partie non usée de l’articulation. Par cette opération, le patient peut espérer une disparition des douleurs, mais il ne s’agit pas d’une chirurgie définitive car l’articulation reste atteinte, bien que n’étant plus douloureuse.
Arthrodèse de cheville
L’arthrodèse de cheville consiste en la suppression de l’articulation par fusion osseuse entre le tibia et le talus en position de marche, c’est-à-dire plante du pied à 90° par rapport à la jambe. Les douleurs disparaissent, mais au prix d’une disparition définitive de la mobilité de la cheville. Toutes les autres articulations du pied restent, elles, mobiles. Le mouvement qui ne se fait pas dans la cheville peut donc en partie reporter vers ces articulations. Cela explique un déroulement du pas en apparence assez proche de la normale et sans boiterie, après arthrodèse de cheville. Cependant ces articulations sont sursollicitées et peuvent se dégrader à terme.
Cette intervention nécessite néanmoins une immobilisation de la cheville à 90°, avec un appui interdit pendant 1 à 3 mois selon le cas. Il est possible de la réaliser entièrement sous arthroscopie. Ces suites opératoires sont très différentes de celles suivant une prothèse de cheville, et entrent souvent en considération dans la décision.
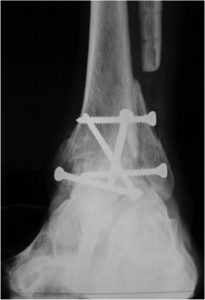
Prothèse de cheville : l’arthrodèse est la principale alternative. Elle consiste en une fusion du tibia et du talus, ce qui bloque définitivement la mobilité
Examens d’imagerie avant l’intervention
La plupart du temps, de simples radiographies suffisent. Des clichés spécifiques doivent être demandés avant l’opération pour mesurer les axes de la cheville et confirmer l’usure articulaire. Ils portent le nom de clichés de Méary.
Dans des cas spécifiques, par exemple lorsque la qualité osseuse est suspecte, un scanner peut être demandé. Cela permet au chirurgien de s’assurer que la tenue de l’implant dans l’os pourra se faire normalement. Rarement nécessaire dans cette indication, une IRM pourra quant à elle renseigner sur la vitalité du talus qui est une des causes d’échec possible de la prothèse de cheville.
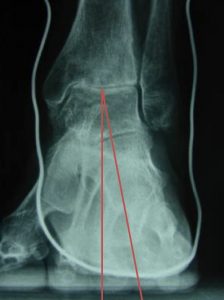
Mesure de l’axe de l’arrière pied par des clichés radiographiques dits de « Méary »
L’intervention et ses suites
Comment se déroule l’intervention pour prothèse de cheville ?
L’objectif est d’implanter dans l’articulation les trois composants de la prothèse de cheville.
Une incision est effectuée en avant de la cheville pour accéder à l’articulation, en passant entre les tendons, les artères et les nerfs. Les implants doivent être positionnés dans l’os du tibia et du talus ; il est donc nécessaire d’y libérer la place correspondante. La coupe osseuse se doit d’être la plus économe possible afin d’en préserver au maximum le stock. Pour cela, le chirurgien utilise plusieurs instruments successifs appelés « guides de coupe » dont l’intérêt est non seulement de minimiser les pertes osseuses mais également de s’assurer du positionnement correct des implants.
La prothèse de cheville n’est pas cimentée. Elle est fixée par impaction dans l’os (comme un clou dans un mur), ce qui lui donne une stabilité immédiate. C’est grâce à cela que l’appui sur le membre opéré est immédiatement autorisé.
Enfin, la cheville est placée dans une botte amovible préalablement achetée en pharmacie, ou à défaut dans une botte en plâtre ou en résine confectionnée au bloc opératoire. Elle met au repos l’articulation opérée pendant une quinzaine de jours. Cela a notamment pour but de favoriser la cicatrisation qui est une des préoccupations importantes après cette opération. L’intervention est menée possiblement sous anesthésie locale du pied et de la cheville, en ambulatoire ou sous couvert d’une nuit d’hospitalisation.
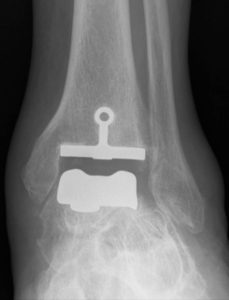
Radiographie postopératoire d’une prothèse de cheville en place
Les suites opératoires d’une pose de prothèse de cheville
Si la botte a pour but de mettre au repos l’articulation, elle n’est pas destinée à exclure la cheville du quotidien du patient.
L’appui est le plus souvent autorisé immédiatement : le patient a le droit de marcher sur la cheville opérée en appuyant tout son poids sans recourir à des béquilles. Les béquilles peuvent être une aide psychologique qui donnent confiance, mais ne sont généralement pas obligatoires. C’est d’ailleurs le rôle de la botte, qualifié de “botte de marche”, que de permettre l’appui tout en protégeant l’articulation.
Les pansements sont changés en général tous les deux jours. Le protocole de pansement est un point de vigilance tout à fait particulier. Dans une situation postopératoire, la plaie ne doit pas être considérée comme d’autres plaies chroniques, surtout lorsqu’il s’agit d’une prothèse. Il ne faut pas accepter les propositions de modification des pansements pour un dispositif supposé hermétique. Même s’il pourrait sembler séduisant de “protéger” la cicatrice d’une humidité extérieure, les sécrétions ne peuvent pas s’évacuer. Cela provoque une macération prolongée source d’infection qui nuit à la cicatrisation.
Une fois la cicatrisation obtenue, généralement vers le 15ème jour, la botte est retirée et la marche facilitée. La rééducation n’est pas indispensable car la marche suffit souvent à retrouver une mobilité et un déroulement du pas proches de la normale.
Le sport en décharge (vélo, natation) peut être autorisé à partir du 3ème mois postopératoire, parfois avant lorsque l’évolution est plus rapide. Il ne constitue pas un objectif chirurgical. Si le patient le tolère, il pourra augmenter progressivement son niveau d’activité avec pour principale limite sa douleur. Il aura intérêt à favoriser les sports en décharge plutôt que les sports de course. Un retour au sport n’est donc jamais garanti.
Enfin, dans le meilleur des cas, la cheville sort du champ de la conscience entre 6 et 12 mois après l’opération.
L’opération de prothèse de cheville, comment se décider ?
Quels sont les risques ?
La prothèse de cheville s’accompagne d’un certain nombre de risques, heureusement assez rares, comme toute chirurgie de prothèse articulaire. Il est indispensable de les connaître avant de se décider :
- Usure : le composant en polyéthylène s’use par frottement naturel contre la partie métallique. Il s’agit de son fonctionnement normal.
- Défaut d’ancrage : l’implant ne « tient » plus dans l’os pour différentes raisons.
- Infection : lorsque la prothèse entre en contact avec une bactérie, celle-ci s’y développe et compromet le fonctionnement prothétique. L’infection peut survenir dans un délai variable après la chirurgie. Cela survient soit par contamination depuis la plaie opératoire, soit par migration d’un germe depuis un autre organe infecté (infection urinaire, dentaire, plaie cutanée, etc.). Des antibiotiques sont donc délivrés par voie veineuse au moment de l’intervention pour minimiser ce risque.
- Phlébite : l’utilisation d’un garrot pendant la chirurgie suivie d’une immobilisation par botte pendant les 15 jours, risquent de faire se former un caillot de sang dans les veines de la jambe opérée. Celui-ci peut ensuite migrer jusqu’au poumon, phénomène appelé embolie pulmonaire. Un traitement anticoagulant préventif est donc instauré pour 15 jours.
Quelle est la durée de vie d’une prothèse de cheville ?
La prothèse de cheville est un implant devenu récemment « mature », après 40 à 50 ans de mises au points et progrès successifs depuis les prothèses de première génération. Les prothèses actuelles offrent des résultats que l’on peut considérer comme fiables. Les études les plus récentes décrivent une survie de plus de 90% à 10 ans. Cela signifie que 10 ans après la chirurgie, plus de neuf patients sur dix ont toujours leur prothèse fonctionnelle.
Bien que fiable, il faut toutefois considérer que la prothèse totale de cheville reste un implant encore en cours de développement.
Comment choisir entre les différentes solutions chirurgicales pour une prothèse de cheville ?
La principale alternative à la prothèse de cheville est l’arthrodèse, intervention qui était jusqu’à présent la solution de référence. Cette tendance s’inverse depuis la mise au point des prothèses totales de chevilles les plus récentes.
L’arthrodèse est une intervention définitive dont les suites à court et long terme sont connues et fiables. Après l’intervention, une immobilisation par botte est instaurée avec interdiction d’appui pendant 1 à 3 mois. A long terme, la marche s’adapte à la disparition de mobilité de l’articulation, se faisant le plus souvent sans boiterie. Cependant, la mobilité disparue se reporte en partie sur les articulations adjacentes (sous-talienne, médio-tarsienne) ce qui a pour effet de les surcharger et risque de les voir évoluer à leur tour vers l’arthrose. C’est d’ailleurs un des principaux arguments en faveur des prothèses totales de cheville.
À l’inverse, la prothèse de cheville donne des suites à court terme bien plus simples, puisque la marche en appui complet est autorisée immédiatement après l’intervention. Le devenir au long terme (au-delà de 10 ans) est le point le moins bien connu. La durée de vie des implants actuels est espérée supérieure à ceux posés il y a 10 ans qui donnent les résultats que l’on connaît aujourd’hui. Toutefois, en cas d’échec, l’ablation de la prothèse totale de cheville est réalisée, pour être « convertie » en arthrodèse.
Pour se décider, les critères de choix sont donc multiples :
- Âge du patient au moment de l’intervention ;
- Demande fonctionnelle (qui augmente le risque d’usure) ;
- Acceptation ou pas du risque de nouvelle chirurgie en cas de décision de prothèse totale de cheville ;
- Etc…
Où se faire opérer de la cheville pour une prothèse ?
La prothèse de cheville est une intervention complexe car requérant une technique rigoureuse dans une zone opératoire difficile d’accès.
D’autre part, le nombre de prothèses totales de chevilles posées chaque année en France est relativement faible. Moins de 1000 prothèses de cheville sont posées par an contre 150 000 prothèses totales de hanches et 80 000 prothèses de genou.
Enfin, l’Association Française de Chirurgie du Pied a mis en place en 2012 un registre national des prothèses de cheville dont le but est d’évaluer le devenir de cet implant au long cours.
Avec le recul, si les centres chirurgicaux habitués à cet implant « jouent le jeu » en inscrivant tous leurs patients (avec leur accord), ce n’est pas toujours le cas de ceux la posant plus rarement.
Pour toutes ces raisons, il est préférable de s’adresser aux chirurgiens entraînés à cette intervention. Cela est d’autant plus vrai que les études scientifiques ont montré que les résultats obtenus par les équipes dont le volume annuel de pose est le plus important étaient meilleurs.