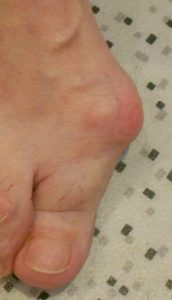
L’hallux valgus est une déformation de l’avant-pied qui concerne le gros orteil (appelé hallux). Celui-ci est dévié vers les autres orteils, entraînant une saillie au bord interne (médial) du pied appelée communément « oignon ». La déformation ne siège pas au sein même de l’orteil comme dans le valgus interphalangien.
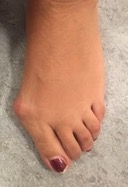
Hallux valgus : déformation du gros orteil, dévié vers les autres orteils
Causes de l’hallux valgus
De nombreuses causes peuvent expliquer la survenue d’un hallux valgus. Deux d’entre elles sont néanmoins plus fréquentes que les autres.
Facteurs constitutionnels
L’anatomie de l’avant-pied est un des éléments principaux expliquant l’apparition d’un hallux valgus. En effet l’être humain possède naturellement une anatomie osseuse en déséquilibre en raison de la déviation physiologue vers l’intérieur du pied du grand os (premier métatarsien) à la base du gros orteil. Cela est désigné par le terme métatarsus varus. Le gros orteil est dévié du côté opposé, c’est cela qui désigne l’hallux valgus. Il suffit que cette anatomie varie très peu de la morphologie habituelle pour que les symptômes d’hallux valgus surviennent.
Quatre variations prépondérantes le favorisent :
- La longueur excessive du premier métatarsien, dont la fréquence est plus élevée chez les patients atteints ;
- La surface de l’articulation entre le premier métatarsien et le gros orteils est parfois déviée, ce qui prédispose à la déviation du gros orteil lui-même ;
- La morphologie de l’avant-pied de type « égyptien », où le gros orteil est plus long que le 2ème ;
- L’excès de mobilité du premier métatarsien dans son articulation avec le reste du pied rend plus facilement possible la déformation de l’hallux en valgus.
Cependant, « facteurs constitutionnels » ne signifie pas nécessairement héréditaires. L’anatomie du pied telle qu’elle est à la naissance (constitutionnelle) n’est pas uniquement la conséquence de transmission génétique (héréditaire) familiale. Des antécédents d’hallux valgus dans la famille, même nombreux, ne sont pas une preuve absolue du caractère héréditaire de l’atteinte.
En effet, les explications mécaniques sont tout aussi fréquentes.
Facteur mécanique acquis : les chaussures
Les chaussures agissent comme un élément extérieur imposant une contrainte sur le gros orteil. Quel qu’en soit le modèle, elles dévient l’hallux vers les autres orteils, en particulier lorsqu’elles sont à bouts pointus.
Les talons sont également concernés, car plus ils sont élevés, plus ils entraînent le pied vers l’avant, là où justement la chaussure est la plus étroite.
D’autres facteurs mécaniques pourraient favoriser la survenue de la déformation mais leur responsabilité est controversée. Il s’agit de l’excès pondéral et du pied plat. Dans les deux cas, l’explication serait l’augmentation des contraintes mécaniques appliquées au pied et au premier métatarsien.
Les personnes concernées par l’hallux valgus
Le genre féminin
La très grande majorité des patients atteints sont des femmes. Cela s’explique tout d’abord par l’imprégnation hormonale qui augmente la laxité des ligaments. Comme nous l’avons vu, cela favorise la survenue d’un hallux valgus par excès de mobilité de l’ensemble du premier rayon.
D’autre part, les femmes sont culturellement plus concernées par le port de chaussures à talons et à bouts pointus. A constitution anatomique égale avec celle des hommes, elles ont donc davantage de risque de développer un hallux valgus.
L’âge
Deux grands profils de patients consultent pour un hallux valgus :
- Les patients jeunes, vers 25-30 ans, qui sont plus souvent porteurs d’une déformation congénitale ;
- Les patients plus âgés, vers 45-50 ans et parfois davantage, présentent plus fréquemment un hallux valgus acquis, la cause mécanique ayant agi au fil du temps sur leur squelette pour aboutir à la déformation.
Les conséquences au quotidien
La simple présence d’une déformation du gros orteil ne suffit pas à la considérer comme pathologique. C’est toute la difficulté de savoir à quel moment le patient franchit la limite du normal. C’est la présence des symptômes qui définit le caractère pathologique, et cela sans aucun autre critère, que cela soit les angles mesurés, la taille de la bosse … Pour cela, il est utile de recenser les conséquences au quotidien de la déformation.
Douleur du gros orteil
La douleur est le maître-symptôme de l’hallux valgus. Elle est localisée en regard du gros orteil et survient lors de l’utilisation prolongée du pied. C’est par exemple le cas des longues randonnées, des sports pratiqués debout ou comportant des sauts. Il peut s’agir simplement du yoga ou de la marche quotidienne lorsque l’atteinte a progressé. En principe la douleur diminue au repos, mais il arrive qu’elle survienne de façon anachronique, par exemple la nuit.
Lorsqu’elle est présente au quotidien, elle est de nature à poser des difficultés de chaussage insurmontables. Elle retentit même parfois sur la vie sociale des patients qui préfèrent renoncer à la moindre activité nécessitant le port de chaussures.
Bursite
La saillie osseuse au bord interne du pied entre en conflit avec la chaussure. Lorsque le conflit se prolonge, une zone rouge et chaude apparaît, dite « inflammatoire ». Elle est très douloureuse au moindre contact et prend le nom de bursite lorsqu’elle se remplit de liquide. Dans les cas les plus évolués, la bursite se rompt en évacuant un contenu visqueux. Le risque est alors de voir cette bursite s’infecter lorsque les germes de la peau profitent de l’ouverture pour coloniser la cavité.
Douleurs plantaires
Dans certains cas, la douleur ne se limite pas au gros orteil. L’hallux valgus agit mécaniquement en diminuant l’appui sous le premier métatarsien et en augmentant la charge sous les métatarsiens voisins. Il s’agit de métatarsalgies des rayons latéraux. La peau plantaire, en regard de ces os, réagit en produisant des durillons (cors) parfois très épais et étendus. Cela occasionne des douleurs sous l’avant-pied qui éclipsent parfois celles liées à l’hallux valgus.
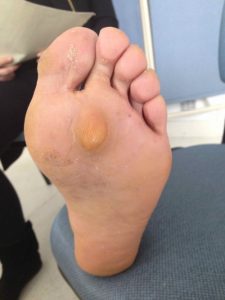
Hallux valgus : une déformation importante peut retentir sur les rayons latéraux. Ici, le 2ème métatarsien reçoit un excès de charge comme en témoigne ce durillon
Difficulté au chaussage
Les douleurs et les bursites mises à part, les patients rencontrent des difficultés importantes à se chausser. La forme triangulaire de l’avant-pied le rend incompatible avec la plupart des modèles courants et transforme l’achat d’une paire de chaussure en marathon.
Les choix se dirigent progressivement vers un nombre de plus en plus réduit de modèles compatibles. Il en va de même pour les talons dont seules des hauteurs de plus en plus faibles restent tolérables.
La question esthétique
L’avant-pied est à la convergence de deux préoccupations. La première est fonctionnelle et les conséquences de l’hallux valgus décrites plus haut rendent le pied incompatible avec une fonction normale, c’est-à-dire sans limite ni douleur.
La deuxième est esthétique, qu’il s’agisse du choix de chaussures qui « mettent en valeur » ou tout simplement l’aspect visuel du pied.
Sans ignorer la dimension esthétique, il faut rappeler que la chirurgie orthopédique a pour but de restituer un pied fonctionnel. Une demande purement esthétique ne constitue jamais un motif d’opération. Cependant le chirurgien prend en compte la demande légitime du patient ; on comprend aisément que la pharmacie n’offre pas de modèles de chaussage très séduisants.
Éviter l’opération de l’hallux valgus
Il existe plusieurs façons d’éviter l’opération de l’hallux valgus : choisir des chaussures adaptées et avoir des semelles orthopédiques.
Le choix des chaussures
Pour rendre le pied supportable au quotidien, le choix des chaussures s’oriente vers des modèles adaptés. Les modèles à bouts pointus sont incompatibles avec la largeur du pied. Ils sont à proscrire.
Les talons hauts augmentent les forces mécaniques sous l’avant-pied. Leur hauteur doit donc être limitée à 3 cm pour réduire les contraintes.
Enfin, des chaussures constituées de matériaux souples sont privilégiées pour amoindrir l’expression du conflit avec la saillie osseuse. De même, les modèles comportant des coutures ou en vernis rigide, en regard de la saillie sont à éviter. En effet cela constitue des zones d’hyper-rigidité qui aggravent le conflit avec l’hallux valgus.
Les semelles orthopédiques
Les semelles orthopédiques peuvent soulager les douleurs articulaires du gros orteil en réduisant l’appui à ce niveau. Il en va de même pour les douleurs sous les métatarsiens latéraux. Les orthèses plantaires répartissent les appuis soulageant les têtes métatarsiennes et ainsi les douleurs.
Cependant elles réduisent l’espace disponible dans la chaussure, ce qui peut majorer le conflit avec la saillie osseuse de l’hallux valgus.
Elles sont parfois indispensables pour corriger des anomalies sévères de l’architecture du pied comme les pied plats sévères. En leur absence, la chirurgie de l’hallux valgus est exposée à un risque important d’échec ou de récidive. Les attelles souvent portées la nuit, vendues en pharmacie ou confectionnées par le podologue peuvent procurer au départ un sentiment de confort par mise en tension des éléments rétractés. Tout sous-entendu et mensonge par omission consistant à suggérer qu’elles puissent corriger les déformations de l’hallux valgus relèvent de l’escroquerie.
Décision chirurgicale de l’hallux valgus
L’opération ne peut s’envisager, comme toujours en chirurgie orthopédique, qu’après échec des méthodes simples et peu agressives citées plus haut.
Les critères de décision
Parmi l’ensemble des conséquences de l’hallux valgus citées plus haut, aucune n’est à considérer préférentiellement à une autre. Un seul paramètre est pertinent pour prendre la décision : le handicap quotidien. Qu’il soit de nature professionnel, social, ou personnel, il résume l’état fonctionnel du patient tel que l’hallux valgus le lui impose.
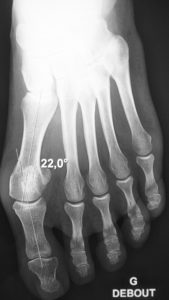
Lorsqu’il vient en consultation, le patient s’attend à ce que le chirurgien prenne la décision. Le chirurgien évalue la cohérence de la situation dans son ensemble et évalue la faisabilité. Néanmoins la décision regarde exclusivement le patient car elle est essentiellement basée sur les symptômes que seul lui ressent. Ce ne sont pas les angles entre les os calculés par le radiologue ou « la taille de la bosse osseuse » qui déterminent l’opération mais bien le ressenti du patient.
Les critères de non-chirurgie de l’hallux valgus
Dans certaines situations, le chirurgien doit savoir prendre la décision de ne pas opérer le patient, résister à la demande, dans l’intérêt du patient. Le serment d’Hippocrate n’oblige pas un médecin à prodiguer ses soins sauf en cas d’urgence.
La chirurgie préventive
Il ne faut pas proposer de chirurgie préventive même si un hallux valgus risque de s’aggraver avec le temps. Un pied sans symptôme fonctionnel est un pied dont l’architecture convient à la fonction. Une intervention chirurgicale transformera cette architecture osseuse et risque de créer des douleurs.
De très rares situations font exception à cette règle. Le diabète est par exemple une maladie chronique susceptible d’entraîner des complications graves de certaines atteintes du pied. Chez ces patients, il est capital de prévenir le danger en proposant une chirurgie préventive.
La chirurgie esthétique du pied
La chirurgie osseuse du pied est un acte majeur dont l’agressivité ne peut pas être mise au service d’un pur motif esthétique. Au-delà du risque évoqué au précédent paragraphe, les motifs esthétiques sont une source de mécontentement du patient. Son œil et celui du chirurgien ont un regard différent sur la déformation et le résultat jugé sur le seul critère esthétique pourra déplaire au premier tout en satisfaisant le second.
Le critère esthétique ne doit donc pas être pris en compte isolément. Il ne faut néanmoins pas l’ignorer, et, dans la mesure du possible le préserver si la chirurgie est par ailleurs justifiée. Certaines situations nécessitent un raccourcissement du gros orteil afin d’en améliorer sa fonction, cela doit être noté sur le consentement signé par le patient. Il en est de même avec un aspect relevé du gros orteil qui améliore la fonction du passage du pas, mais jugé inesthétique.
Objectifs déraisonnables
Le résultat escompté de la chirurgie doit être clairement exposé par le chirurgien. Il s’assure ainsi que le patient poursuit des objectifs réalistes, en particulier en termes de douleurs et de chaussage.
Le mécontentement postopératoire du patient est souvent la conséquence d’un décalage entre ce qu’il espérait et le résultat réel. Le rôle du chirurgien, avant l’opération, est de mettre le patient face aux réalités futures probables et non lui laisser croire faussement que tous ses espoirs se réaliseront.
« Remettrai-je un jour des talons ? Pourrai-je les porter toute la journée ou bien uniquement pour une soirée ? ». Selon le cas, la réponse peut être « oui » ou « jamais ». C’est au chirurgien de faire comprendre au patient, à l’avance, ce qui lui paraît possible sans perdre de vue le principal objectif : retrouver un pied fonctionnel, c’est-à-dire une marche sans douleurs, un pied absent du champ de la conscience.
Techniques chirurgicales de l’hallux valgus
Principes de correction
Il existe de nombreuses techniques de correction de l’hallux valgus. Toutes répondent aux mêmes principes de correction. Leurs buts est de corriger les déformations pour répartir harmonieusement les contraintes mécaniques qui s’exercent sur l’avant-pied.
Les ostéotomies sont des sections osseuses que le chirurgien choisit d’appliquer pour ré-orienter les axes du pied. C’est un des piliers de chirurgie de l’hallux valgus moderne, permettant de redresser le 1er métatarsien et supprimer la saillie osseuse.
Des gestes de section ou allongement des « parties molles » peuvent être associés. Ils concernent les tendons, ligaments et enveloppes articulaires qui se sont rétractés au fil des années.
Ces principes de correction très précis sont mis en œuvre selon des techniques très diverses. Les ostéotomies peuvent par exemple être pratiquées à la scie motorisée, à l’aide de ciseaux à os, ou sous l’action de fraises rotatives.
Le patient est donc face à un univers chirurgical complexe mêlant techniques et principes chirurgicaux dans lequel il lui est impossible de se retrouver.
Malgré toutes les variantes possibles qui ont toutes pour objet d’obéir aux mêmes principes mécaniques cités plus haut, il semble que deux familles de techniques dominent. Elles répondent à la même logique de fond mais diffèrent par la façon dont le chirurgien accède à l’os et aux parties molles.
Les techniques chirurgicales de l’hallux valgus sont :
- La chirurgie classique ;
- La chirurgie percutanée ;
- La chirurgie mixte mini invasive et percutanée.
La chirurgie classique, « à ciel ouvert »
La chirurgie classique de l’hallux valgus est la façon de faire la plus ancienne et toujours la plus répandue. Le chirurgien accède largement aux structures anatomiques qu’il souhaite corriger. Les incisions cutanées sont de grandes dimensions pour assurer un contrôle visuel direct sur chaque geste.
Ce type de chirurgie est considérée par leurs partisans comme plus complète dans la capacité de résoudre tous les problèmes posés, mais également plus précise dans l’exécution des gestes qui sont réalisés sous le contrôle de la vue.
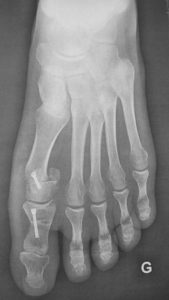
Les ostéotomies réalisées à ciel ouvert sont en majorité de type « Scarf » Pour fixer les os dans leur nouvelle orientation, du matériel est implanté pendant l’intervention : vis, agrafes, broches. Le plus souvent, il n’est pas nécessaire de les retirer car ces implants sont enfouis dans l’os et parfaitement tolérés.
La chirurgie percutanée
La technique de la chirurgie percutanée a été importée en France et en Europe via l’Espagne au début des années 2000, en provenance des Etats-Unis.
Elle consiste à accéder à l’os et aux parties molles au travers d’incisions millimétriques. Les principes de correction sont inchangés, seule la modalité de mise en œuvre est différente.
Elle requiert l’emploi d’instruments dédiés, spécifiquement développés pour le fraisage de la saillie osseuse, les coupes osseuses, et la section des parties molles. Bien entendu, le contrôle visuel direct est supprimé puisque ces gestes sont effectués à travers de très petits orifices. Il est donc remplacé par la radiographie peropératoire à faible irradiation, appelée fluoroscopie.
Une autre particularité de ces techniques est la possibilité de ne pas utiliser de matériel de fixation des coupes osseuses. Il est remplacé par un pansement que le chirurgien confectionne en fin d’intervention avec grand soin. Cela est cependant de moins en moins proposé en raison de la grande stabilité et de l’inocuité qu’offrent la mise en place de petites vis.
Cette chirurgie est considérée comme novatrice car la durée de l’acte opératoire est plus courte, son coût plus faible, et sa réalisation sous anesthésie locale sensitive pure. Le premier ouvrage la concernant a été écrit en France en 2009 puis en 2015 (Chirurgie mini-invasive et Percutanée du Pied) . En 2023 a été publiée la 3° édition, internationale, en langue anglaise (Percutaneous and Minimally Invasive Foot Surgery).
Les suites opératoires immédiates de l’hallux valgus sont plus simples puisque l’agressivité chirurgicale est réduite.
Toutefois, malgré l’innocuité apparente de ce type de chirurgie, elle est de réalisation technique particulièrement difficile, réservée à des opérateurs spécifiquement formés et entraînés.
Les techniques mixtes de chirurgie mini-invasive et percutanée
La chirurgie mini-invasive permet dans des situations ou la chirurgie percutanée pure serait dangereuse en raison du manque de vision de sécuriser le geste. Il s’agit d’un compromis ; l’incision est réduite au maximum pour réduire l’agressivité, mais reste suffisante pour assurer un contrôle visuel. Le chirurgien doit maîtriser toutes ces techniques pour choisir la plus adaptée à son patient pour son opération de l’hallux valgus.
De même, la stabilité des corrections est assurée par l’utilisation de vis, plutôt que par le pansement.
Enfin, là où les gestes percutanés restent possibles sans altérer leur fiabilité, ils sont conservés.